Применение комбинаций лекарственных средств — один из способов повышения эффективности и безопасности фармакотерапии. Однако сочетанное применение препаратов может иметь отрицательные последствия.
Когда человек вынужден принимать несколько препаратов одновременно, повышается риск нежелательных реакций от сочетанного лекарственного взаимодействия. Взаимодействие лекарственных средств — это изменение фармакологических эффектов одного средства под действием другого. Такое изменение может быть качественным и количественным, при этом возможно усиление выраженности действия или, наоборот, уменьшение вплоть до полного устранения эффекта.
К предпосылкам комбинированного применения лекарств относят недостаточную эффективность и безопасность применения препаратов при монотерапии, самолечение или сочетание нескольких заболеваний. Последнее актуально для пожилых людей: как правило, у них сразу несколько хронических заболеваний.
Комбинацию у одного больного двух или более хронических патологий, этиопатогенетически взаимосвязанных между собой или совпадающих по времени появления, вне зависимости от активности каждого из них, называют коморбидностью. У лиц в возрасте 80 лет и старше частота коморбидности составляет 80 процентов. Коморбидные пациенты сталкиваются с проблемой полипрагмазии (назначения большого количества лекарственных средств). Возрастают риски лекарственных взаимодействий и тяжелых нежелательных реакций. При этом нежелательные реакции не всегда принимают во внимание. Часто врачи расценивают их как проявление одного из факторов коморбидности, что влечет назначение еще большего количества лекарственных средств. Круг замыкается.
3 типа лекарственного взаимодействия
Лекарство – лекарство. Это когда принятый вами лекарственный препарат вступает в реакцию с другим или несколькими препаратами. Например, препараты от кашля со снотворными.
Лекарство – еда/ напитки. Когда то, что вы съели или выпили, действует на принятый препарат. Например, грейпфрут или алкоголь. Некоторые витамины и БАДы также оказывают действие на лекарство.
Лекарство – ваше состояние здоровья. В случае, если вы страдаете, например, хроническим заболеванием, из-за чего приём лекарства для лечения совершенно другого заболевания может быть для вас рискованным. Например, при артериальной гипертензии (повышенном давлении) многие средства для снятия отёка слизистой при простуде приводят к повышению давления ещё больше.
Как происходят фармацевтические взаимодействия
Фармацевтические взаимодействия происходят вне организма человека или непосредственно в месте введения и имеют физико-химические механизмы. Они часто возникают при смешивании нескольких лекарственных средств в одном шприце. Это может привести к инактивации одного или всех компонентов смеси или образованию токсичных продуктов реакции (таблица 1)
Таблица 1. Фармацевтические взаимодействия

Не рекомендуется смешивать в одном шприце или вводить в сложную инфузионную систему эти лекарственные средства:
-
производные фенотиазина;
-
менадиона натрия бисульфит;
-
кислота аскорбиновая;
-
препараты витаминов группы В;
-
амфотерицин Б;
-
фуросемид;
-
дицинон;
-
аминофиллин;
-
ампициллин;
-
курантил;
-
адреномиметики;
-
оксиферрискорбон натрия (допустимо лишь введение в одном шприце с атропином).
В силу реакционной способности перечисленных выше веществ могут произойти инактивация или образование осадка. Для уменьшения рисков фармацевтических взаимодействий важно строго следовать инструкциям по разведению лекарственных средств, правильно оценивать видимые изменения растворов при смешивании нескольких средств (смену цвета, появление пузырьков газа, осадка).
Какими бывают фармакологические взаимодействия
Фармакологические взаимодействия происходят внутри организма и включают изменение фармакокинетики или фармакодинамики лекарственных средств (таблица 2). Несовместимость может быть абсолютной, без возможности корректировки, или относительной. Последнюю можно корректировать разными способами: изменением доз, путей введения, интервалов между приемами лекарств, а также различными вариациями частоты и времени введения.
Таблица 2. Типы взаимодействия лекарственных препаратов

Чем отличаются фармакокинетические взаимодействия
Фармакокинетическое взаимодействие характеризуется влиянием одного из препаратов на процессы всасывания, транспорта, биотрансформации и выведения.
Всасывание. Так называют процесс поступления лекарственного препарата в кровь из места введения. На этом этапе возможны лекарственные взаимодействия, обусловленные следующими механизмами:
-
изменение рН среды;
-
изменение активности перистальтики кишечника;
-
образование нерастворимых и невсасывающихся комплексов;
-
влияние на активность гликопротеина-Р;
-
влияние на кишечную микрофлору.
Повышение кислотности среды в желудке усиливает всасывание липофильных средств в связи с уменьшением ионизации и увеличением растворимости в жирах. К лекарственным средствам, которые влияют на pH желудочного содержимого, относят антациды, блокаторы Н2-рецепторов гистамина, ингибиторы протонного насоса. Увеличение рН желудочного содержимого при применении антацидов примерно на 25 процентов усиливает всасывание таблетированного сахароснижающего препарата глибутида (слабое основание). Увеличение всасывания в этом случае может приводить к повышению эффекта глибутида, что, в свою очередь, повышает риски гипогликемии.
Изменение активности перистальтики кишечника влияет на всасывание медленно или не полностью абсорбирующихся лекарственных средств (дигоксин, тетрациклин). Слабительные препараты, эритромицин усиливают моторику кишечника, и лекарственные препараты «не успевают всасываться». Холинолитики, наркотические анальгетики, нейролептики и прокинетики (метоклопрамид, домпиридон), наоборот, усиливают всасывание лекарственных средств. Они действуют в двух направлениях: прокинетики ускоряют опорожнение желудка, а остальные приведенные средства угнетают моторику кишечника.
Образование нерастворимых и невсасывающихся комплексов значительно нарушает всасывание лекарственных средств. Так, тетрациклины (фторхинолоны, макролиды) при взаимодействии с некоторыми двух- и трехвалентными ионами (Са, Al, Fe, Mg) образуют комплексы, которые практически не всасываются. Абсорбцию метациклина и доксициклина почти полностью подавляет сульфат железа и другие его препараты.
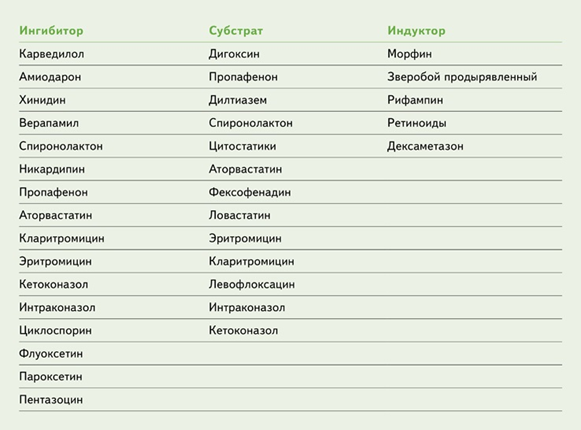
Гликопротеин-P — белок-транспортер ксенобиотиков, в том числе лекарственных средств, локализованный в энтероцитах, гепатоцитах, эндотелиоцитах и гематоэнцефалическом барьере. Этот белок осуществляет выброс всасывающихся лекарственных средств из энтероцитов в просвет кишечника. Совместное применение ингибиторов гликопротеина-Р с его субстратами (вещества, которые переносит белок) способствует более полному всасыванию и увеличению концентрации в крови последних. Следовательно, повышается риск нежелательных реакций. Обратная зависимость отмечается при применении субстратов гликопротеина-Р с его индукторами, что может привести к снижению фармакологических эффектов (таблица 3).
Таблица 3. Ингибиторы, субстраты, индукторы гликопротеина-P
Изменение баланса кишечной микрофлоры также может сказываться на всасывании лекарственных средств. Так, противомикробные средства способны значительно снизить синтез витамина К кишечными микроорганизмами и тем самым потенциировать действие антикоагулянтов.
Как происходят распределение, биотрансформация, элиминация
Распределение. Лекарственные средства могут взаимодействовать между собой на этапе распределения. Это может происходить на уровне связывания лекарственных средств с белками плазмы крови, когда молекула имеет малый объем распределения, а связь с белками плазмы крови составляет более 90 процентов (варфарин, фенитоин, толбутамид). Если совместно применять такие препараты с лекарственными средствами с высоким сродством к тем же белкам, возможно их вытеснение из связи с белками и повышение концентрации в крови. Также вероятно вытеснение лекарственных средств из тканей. Например, хинидин вытесняет дигоксин из мест его связывания в миокарде.
Биотрансформация. Лекарственные взаимодействия могут быть обусловлены изменением активности ферментов Цитохрома P450. Функции цитохрома P450:
-
биосинтез веществ, необходимых для важнейших физиологических процессов (например, стероидные гормоны);
-
метаболизм ксенобиотиков и эндогенных веществ.
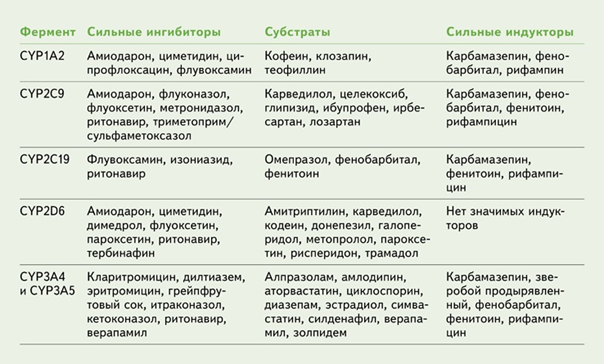
Ферменты цитохрома P450 могут ингибироваться или индуцироваться лекарственными средствами, что приводит к клинически значимым лекарственным взаимодействиям (таблица 4). Индукторы этих ферментов повышают их активность, снижают концентрацию лекарственных средств в крови и приводят к снижению эффективности. Ингибиторы действуют противоположно и повышают риски возникновения нежелательных реакций.
Таблица 4. Ингибиторы, субстраты, индукторы ферментов Цитохрома P450
Элиминация. Растворимость лекарственных средств зависит от степени ионизации. Большое значение имеет водородный показатель среды. Изменение pH мочи может влиять на выведение лекарственных средств: рН мочи повышается при применении бикарбоната натрия и снижается при лечении аскорбиновой кислотой. Этот принцип используют при лечении отравлений, ведь повышение pH мочи увеличивает выведение барбитуратов и салицилатов. Взаимодействие на этапе элиминации также может быть обусловлено конкуренцией за путь активного транспорта веществ из крови в мочу в канальцевом эпителии (пробеницид значительно снижает выведение пенициллинов и некоторых цефалоспоринов), замедлением скорости клубочковой фильтрации (фуросемид аминогликозиды), угнетением активной секреции в почках и печени (НПВС угнетает активную секрецию метотрексата).
Что такое фармакодинамическое взаимодействие
Говоря о фармакодинамическом лекарственном взаимодействии подразумевают реакции на уровне рецепторов и медиаторов. Выделяют:
-
конкуренцию за рецепторы;
-
изменение кинетики препарата в месте действия;
-
влияние на медиаторы.
Конкурировать за рецепторы могут и агонисты, и антагонисты. Примером конкуренции за рецепторы будет применение атропина блокатора холинергических рецепторов при передозировке холиномиметических средств. Изменение кинетики препарата в месте действия — в сущности кинетический процесс, однако такие изменения относят к фармакодинамическому взаимодействию. Они происходят в области специфических рецепторов и тесно связаны с механизмом действия (например, изменение активности гипотензивного препарата гуанетидина под влиянием трициклических антидепрессантов).
Влияние на медиаторы связано не с прямым влиянием на рецепторы, а с воздействием на медиаторы проведения возбуждения. Пример — резерпин и ингибиторы МАО. Резерпин высвобождает катехоламины, которые разрушаются МАО, что приводит к истощению запасов медиаторов. Итоги лекарственных взаимодействий можно предсказать не всегда. При комбинации двух препаратов результаты их взаимодействия можно предусмотреть в 75 процентах случаев. При увеличении количества принимаемых лекарственных средств этот процент снижается. Так, при одновременном приеме трех препаратов доля составит 50 процентов, четырех — 25 процентов, а при большем количестве назначений результат предсказать вовсе невозможно.
https://e.novapteca.ru/1097535
https://opharme.ru/publications/lekarstvennoe-vzaimodeistvie-kakie-preparaty-nelzya-prinimat-vmeste